Ωοθηκικός Όγκος του Brenner.
Brenner Tumor of the Ovary - An Incidental Finding.
Εισαγωγή
ΟΓΚΟΣ BRENNER ΤΗΣ ΩΟΘΗΚΗΣ . ΕΝΑ ΤΥΧΑΙΟ ΕΥΡΗΜΑ .
Ο όγκος Brenner , περιγράφηκε για πρώτη φορά το 1907 , από τον Fritz Brenner , ο οποίος διατύπωσε την υπόθεση ότι προέρχονταν από τα κοκκιώδη κύτταρα των ωοθηλακίων . Η ιστολογική τους εξέταση , εμφανίζει συμπαγείς ή κυστικές επιθηλιακές κυτταρικές φωλεές δίκην ουροθηλίου , οι οποίες περιβάλλονται από ινώδες στρώμα . Είναι ενδιαφέρον το γεγονός , ότι οι όγκοι αυτοί , μπορούν να αναπτυχθούν/εμφανιστούν και σε εξω-ωοθηκικές θέσεις και να εμφανίζουν την ίδια ιστολογική εικόνα με τους εντοπιζόμενους στις ωοθήκες όγκους . Οι εξω-ωοθηκικοί όγκοι του Brenner είναι εξαιρετικά σπάνιοι και ανακοινώθηκαν για πρώτη φορά από τον Robinson , το 1950 . Μέχρι σήμερα έχουν εντοπιστεί , 16 περιπτώσεις εξω-ωοθηκικών όγκων του Brenner , οι οποίοι εντοπίστηκαν στην κάτω κοιλία , στην πύελο , στον πλατύ σύνδεσμο , τον κόλπο και στον όρχι ή τους πέριξ του όρχεως ιστούς . Ο όγκος του Brenner , είναι ένας σπάνιος όγκος των ωοθηκών και αποτελεί/ανήκει στην ομάδα των επιφανειακών επιθηλιακών νεοπλασμάτων του οργάνου . Ο μέσος όρος εμφάνισης του , είναι τα 50 έτη , αποτελεί το 1.4 – 2.5% όλων των νεοπλασμάτων των ωοθηκών και έχει προτίμηση τις μετεμμηνοπαυσιακές γυναίκες . Οι όγκοι αυτοί είναι συνήθως ασυμπτωματικοί και τις περισσότερες φορές ανευρίσκονται τυχαία , κατά την διάρκεια επεμβάσεων για άλλη αιτία . Οι περισσότεροι είναι καλοήθεις και μόλις το 5% από αυτούς , εμφανίζουν ταχεία αύξηση ή είναι οριακής ιστολογικής καλοήθειας . Σας παρουσιάζουμε , την περίπτωση μιας ασθενούς , με ιστορικό κολεκτομής για καρκίνο παχέος εντέρου και μετάχρονη παρουσία υποτροπής στην αριστερή κάτω κοιλία , με εγκλωβισμό του αριστερού ουρητήρα , στην οποία διαπιστώθηκε συγχρόνως η παρουσία ενός νεοπλάσματος στην δεξιά ωοθήκη , το οποίο απεδείχθη πως ήταν ένας καλοήθης όγκος του Brenner .
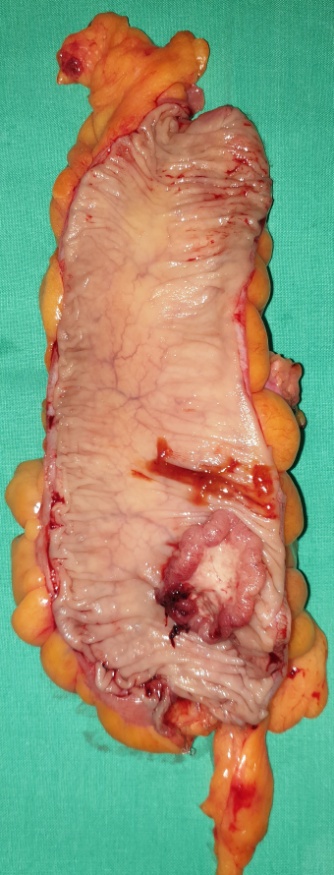
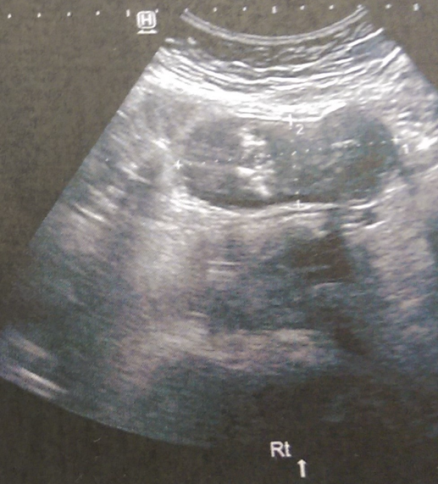
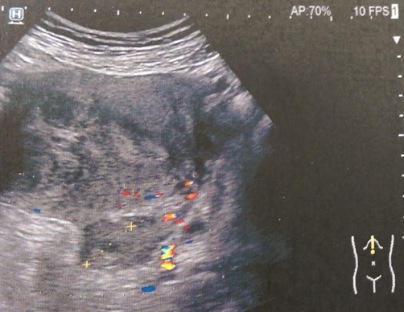
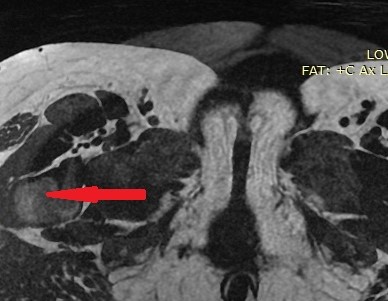
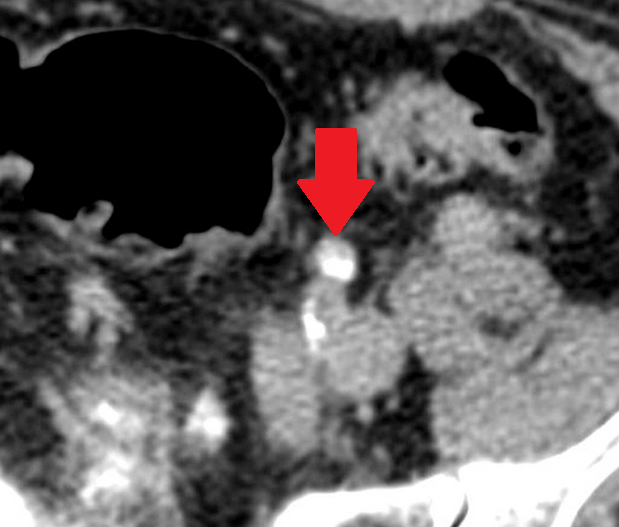
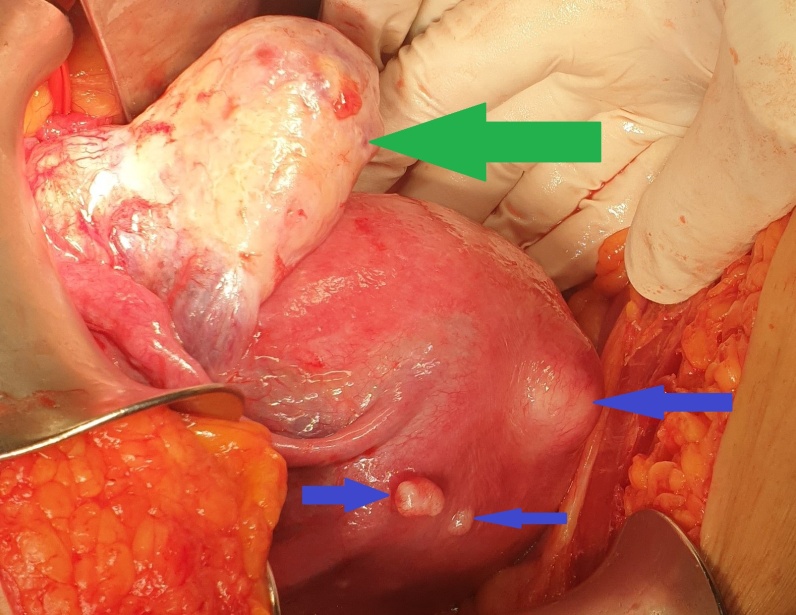
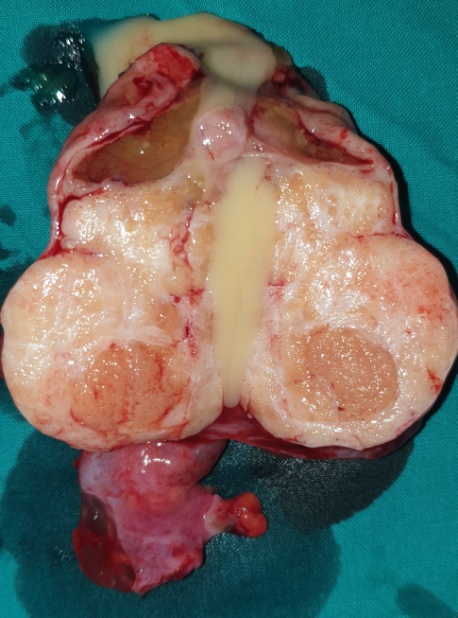
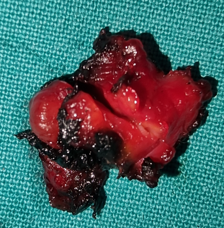
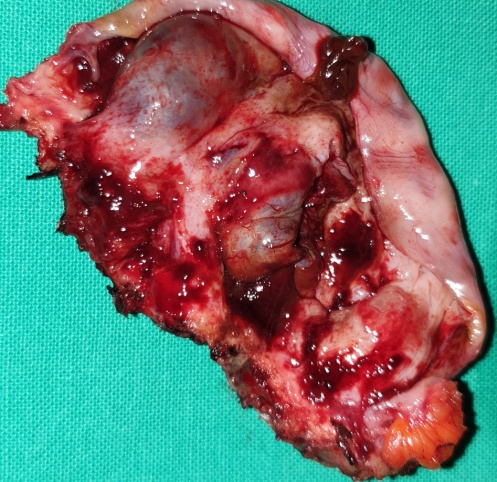
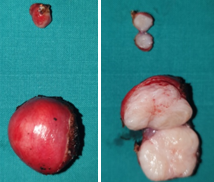
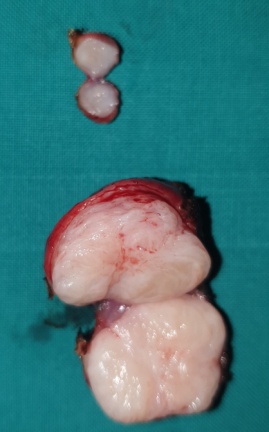
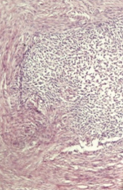
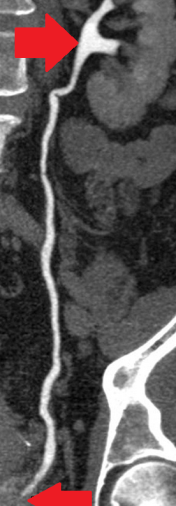
Μία 52χρονη πολύτοκος γυναίκα , προσήλθε στα Εξωτερικά Ιατρεία της Κλινικής μας , παραπονούμενη για εμμένον κοιλιακό άλγος , διάρκειας 10 ημερών . Προ διετίας είχε υποβληθεί σε σιγμοειδεκτομή , για την αντιμετώπιση ενός αδενοκαρκινώματος του παχέος εντέρου και είχε λάβει μετεγχειρητικά συμπληρωματική χημειοθεραπεία . Εικόνα 1 . Παρασκεύασμα σιγμοειδεκτομής . ( Αρχείο κος Β . Πενόπουλος ) . Έκτοτε τελούσε σε στενή παρακολούθηση από τον θεράποντα ογκολόγο , εκτελώντας πειθαρχημένα τις απαραίτητες κλινικές και απεικονιστικές εξέτασεις . Με την εμφάνιση του άλγους στην κάτω κοιλία , ζήτησε άμεσα ιατρική συνδρομή και διερευνήθηκε με την εκτέλεση υπερηχογραφήματος και αξονικής/μαγνητικής τομογραφίας κάτω κοιλίας . Αμφότερες οι εξετάσεις , ανέδειξαν την παρουσία ενός νεοπλάσματος εξορμούμενου από την δεξιά ωοθήκη , μιας απλής κύστης αριστερής ωοθήκης και μιας μέτριας διάτασης του αριστερού ουρητήρα , λόγω εξωτερικής πίεσης στο κατώτερο τριτημόριο αυτού , πιθανότατα λόγω υποτροπής της αρχικής νόσου ή/και παρουσίας εμφύτευσης στον αριστερό λαγόνιο βόθρο . Εικόνα 2 . ECHO πυέλου – Ευμέγεθες νεόπλασμα δεξιάς ωοθήκης . ( Αρχείο κος Β . Πενόπουλος ) . Εικόνα 3 . ECHO πυέλου – Απλή κύστη αριστερής ωοθήκης . ( Αρχείο κος Β. Πενόπουλος ) . Εικόνα 4 . MRI πυέλου – Νεόπλασμα δεξιάς ωοθήκης . ( Αρχείο κος Β . Πενόπουλος ) . Εικόνα 5 . Διάταση αριστερού ουρητήρα , λόγω της παρουσίας πιθανής εμφύτευσης . ( Αρχείο κος Β . Πενόπουλος ) . Κατά την κλινική εξέταση , η ασθενής είχε σταθερά ζωτικά σημεία , ήπια ευαισθησία στην κάτω κοιλία , ιδιαίτερα δεξιά , όπου υπήρχε ένας ψηλαφητός , κινητός όγκος διαστάσεων περίπου 15 Χ 8 εκ . Η σταδιοποίηση της αρχικής νόσου , ήταν αρνητική για την παρουσία απομακρυσμένων μεταστάσεων . Με τα παραπάνω ευρήματα , προχωρήσαμε στην εκτέλεση ερευνητικής λαπαροτομίας . Μετά την είσοδο στην κοιλία , διαπιστώσαμε την παρουσία , ενός πολυλοβωτού συμπαγούς όγκου στην δεξιά ωοθήκη και μιας απλής κύστης στην αριστερή ωοθήκη . Επιπρόσθετα , εντοπίσαμε μία σημαντική διάταση του αριστερού ουρητήρα συνεπεία της ασκούμενης εξωτερικής πίεσης , από μια εμφύτευση στο ύψος του διχασμού της αριστερής κοινής λαγονίου αρτηρίας . Τέλος επιβεβαιώσαμε την παρουσία πολλαπλών ινομυωμάτων της μήτρας , ενώ αμφότερες οι σάλπιγγες ήταν φυσιολογικές . Εικόνα 6 . Πράσινο βέλος – Νεόπλασμα Brenner . Μπλέ βέλη – Ινομυώματα μήτρας . ( Αρχείο κος Β . Πενόπουλος ) . Αρχικά εκτελέσαμε έκπλυση της κοιλίας και αποστείλαμε το υλικό για κυτταρολογική εξέταση . Σε προεγχειρητική συζήτηση με την ασθενή , αποκομίσαμε αρνητική στάση στην ιδέα της εκτέλεσης ολικής υστερεκτομής μετά των εξαρτημάτων , οπότε προχωρήσαμε στην εκτέλεση δεξιάς εξαρτηματεκτομής και αποστείλαμε το παρασκεύασμα για ταχεία βιοψία , η οποία ανέδειξε την παρουσία ενός καλοήθους νεοπλάσματος του Brenner . Εικόνα 7 . Μακροσκοπική εικόνα δεξιού εξαρτήματος - Καλόηθες νεόπλασμα του Brenner . ( Αρχείο κος Β . Πενόπουλος ) . Στην συνέχεια , αφαιρέσαμε την παρακείμενη του αριστερού ουρητήρα εμφύτευση , με αποτέλεσμα την πλήρη απελευθέρωση του . Εικόνα 8 . Μακροσκοπική εικόνα εμφύτευσης αριστερού ουρητήρα . ( Αρχείο κος Β . Πενόπουλος ) . Παρά τον ενδελεχή έλεγχο , δεν διαπιστώσαμε άλλη εστία νόσου στην περιτοναική κοιλότητα , οπότε αφαιρέσαμε την απλή κύστη της αριστερής ωοθήκης και εκπυρηνήσαμε δύο υπο-ορογόνια ινομυώματα της μήτρας . Εικόνα 9 . Απλή κύστη αριστερής ωοθήκης . ( Αρχείο κος Β . Πενόπουλος ) . Εικόνα 10 . Ινομυώματα μήτρας . ( Αρχείο κος Β . Πενόπουλος ) . Μακροσκοπικά το νεόπλασμα ήταν πολυλοβωτό , με λευκές , στιλπνές , οζώδεις επιφάνειες ( εικ . 7 ) . Μετά την διατομή του , αναδείχθηκαν καλώς περιγεγραμμένα λευκωπά οζίδια , τα οποία περιβάλλονταν από ινωματώδη ιστό . Η ιστοπαθολογική εξέταση , ανέδειξε την παρουσία καλώς περιγεγραμμένων «φωλεών» επιθηλιακών κυττάρων , με σαφώς καθορισμένα όρια , τα οποία περιβάλλονταν από άφθονο ινωματώδες στρώμα .Τα επιθηλιακά κύτταρα , ήταν ωοειδή ή πολυγωνικά , με ωχρό κυτταρόπλασμα και ωοειδείς πυρήνες . Όλα τα παραπάνω ευρήματα , ήταν ενδεικτικά ενός καλοήθους νεοπλάσματος του Brenner , στην δεξιά ωοθήκη . Η αφαιρεθείσα εμφύτευση , αποκάλυψε την παρουσία ενός αδενοκαρκινώματος , ίδιας ιστολογικής εικόνας με το πρωτοπαθές νεόπλασμα του σιγμοειδούς . Τέλος η αφαιρεθείσα κύστη της αριστερής ωοθήκης και τα ινομυώματα της μήτρας ήταν συμβατά με καλοήθη απλή κύστη αφ’ ενός και καλοήθη ινομυώματα αφ’ ετέρου . Η κυτταρολογική εξέταση απέβη αρνητική . Εικόνα 11 . Ιστολογική εικόνα νεοπλάσματος Brenner . ( Αρχείο κος Β . Πενόπουλος ) . Η μετεγχειρητική πορεία της ασθενούς ήταν ομαλή και εξήλθε του Νοσοκομείου , 6 ημέρες αργότερα . Μετά την παρέλευση 15 ημερών , εκτελέσαμε ενδοφλέβιο πυελογραφία , οπότε απεικονίστηκε η πλήρης απελευθέρωση του αριστερού ουρητήρα και παραπέμψαμε εκ νέου την ασθενή για ογκολογική εκτίμηση και θεραπεία . Εικόνα 12 . Πλήρης απελευθέρωση του αριστερού ουρητήρα . ( Αρχείο κος Β. Πενόπουλος ) .
Παρουσίαση Περιστατικού
Το νεόπλασμα Brenner της ωοθήκης , συνιστά ένα συμπαγή ωοθηκικό «όγκο» , ο οποίος είναι συνήθως ασυμπτωματικός . Μολονότι είναι κυρίαρχα συμπαγή στις απεικονίσεις και την παθολογοανατομική εξέταση , η συσχέτιση τους με όρωδη και βέννώδη κυσταδενώματα , αγγίζει το 30% . Αποτελούν συνήθως ένα τυχαίο εύρημα . Μεταξύ των συμπτωματικών ασθενών , τα συνηθέστερα συμπτώματα είναι , η αιμορραγία από τον κόλπο , η ψηλάφηση μιας μάζας στην πύελο και ο πυελικός πόνος . Στις περισσότερες των περιπτώσεων , εντοπίζεται μονόπλευρα , με μόλις 5 – 7% των περιπτώσεων να εμφανίζει αμφοτερόπλευρη ανάπτυξη . Γενικά , γίνεται αποδεκτό , πως τα νεοπλάσματα του Brenner προέρχονται από το επιφανειακό επιθήλιο των ωοθηκών ή από το πυελικό μεσοθήλιο , αφού έχει προηγηθεί μεταπλασία σε μεταβατικά κύτταρα , με αποτέλεσμα την δημιουργία τυπικών δίκην ουροθηλίου κατασκευαστικών στοιχείων . Τα ιστολογικά μοτίβα , που συναντώνται στους όγκους του Brenner , είναι καλοήθη , με ελάχιστες αναφορές οριακών ή κακόηθων περιπτώσεων . Δυστυχώς , είναι δύσκολο να τεθεί η διάγνωση με τις απεικονιστικές εξετάσεις υπερήχων και αξονικής ή μαγνητικής τομογραφίας , καθώς στερούνται εξειδίκευσης , εξ’ αιτίας των μη ειδικών χαρακτηριστικών του νεοπλάσματος , καθώς οι εικόνες προσομοιάζουν με εκείνες των ινωμάτων , των ινοθηκωμάτων και των μισχωτών λειομυωμάτων . Χονδροειδώς , οι καλοήθεις όγκοι του Brenner , είναι καλώς περιγεγραμμένοι με μια σκληρή ή ινωματώδη , χρώματος γκριζόλευκου ή ελαφρώς κίτρινου επιφάνεια διατομής . Ενίοτε αποκτούν μια τραχιά σύσταση , εξ’ αιτίας της εναπόθεσης ασβεστίου . Οι οριακοί όγκοι του Brenner , είναι χαρακτηριστικά κυστικοί και μονολοβιακοί ή πολυλοβιακοί με θηλωματώδεις δίκην «κουνουπιδιού» μάζες , να προβάλλουν εντός ενός ή περισσότερων λοβών . Οι κακοήθεις όγκοι του Brenner , είναι συμπαγείς ή κυστικοί , με τοιχωματικά οζίδια , χωρίς να έχουν ξεχωριστά χαρακτηριστικά . Μικροσκοπικά οι όγκοι του Brenner , αποτελούνται από άφθονο πυκνό ινώδες στρώμα , με επιθηλιακές «φωλεές» μεταβατικών κυττάρων , τα οποία ομοιάζουν τα κύτταρα που καλύπτουν την ουροδόχο κύστη . Τα ινώδη στοιχεία , είναι λιγότερο εμφανή στους οριακούς ή κακοήθεις όγκους του Brenner . Οι περισσότεροι από τους όγκους του Brenner , είναι υποψήφιοι για χειρουργική εκτομή . Εξ’ αιτίας της έντονα περιγεγραμμένης φύσης τους , εντοπίζονται εύκολα και δεν προσβάλλουν παρακείμενους ιστούς . Η χειρουργική εκτομή , προσφέρει ίαση και απαλείφει τα όποια συμπτώματα υπάρχουν . Οι κακοήθεις όγκοι του Brenner , προσβάλλουν τους παρακείμενους ιστούς και μεθίστανται σε άλλες ανατομικές δομές , αλλά είναι τόσο σπάνιοι , που δεν έχουν διαμορφωθεί οδηγίες αντιμετώπισης τους. Ακόμη και αυτοί όμως , εάν εντοπιστούν ενωρίς , αντιμετωπίζονται πρωτίστως με χειρουργική εκτομή . Ο Π.Ο.Υ. , ταξινόμησε τους όγκους του Brenner , σε τρείς κατηγορίες . 1) τους καλοήθεις 2) τους οριακούς ( ατύπως πολλαπλασιαζόμενους ) και 3) τους κακοήθεις . Οι καλοήθεις , είναι οι πλέον συνήθεις και αντιπροσωπεύουν το 95% των περιπτώσεων , οι οριακοί το 5% και οι κακοήθεις λιγότερο από 1% . Συνιστούν νεοπλάσματα , που εξορμώνται από το επιφανειακό επιθήλιο των ωοθηκών και τα μικροσκοπικά χαρακτηριστικά τους , προσομοιάζουν εκείνα των εξω-νεφρικών ουροφόρων οδών , που καλύπτονται από ουροθήλιο . Οι οριακοί όγκοι του Brenner , είναι επιθηλιακοί όγκοι , οι οποίοι εμφανίζονται σαν κυτταρικές νησίδες ή ανώμαλες επιθηλιακές μάζες προεξάρχοντας στις κυστικές περιοχές , διαφοροποιούμενες από τον πυκνό συνδετικό ιστό στην περιφέρεια . Τέλος οι κακοήθεις όγκοι του Brenner , χαρακτηρίζονται από κυτταρική ατυπία και διήθηση του στρώματος . Τόσο οι οριακοί όγκοι του Brenner , όσο και οι κακοήθεις , δυνατόν να συνυπάρχουν μαζί με καλοήθεις όγκους του Brenner , με αποτέλεσμα πολλοί ερευνητές να υποστηρίζουν την άποψη , ότι τόσο οι οριακοί όσο και οι κακοήθεις αναπτύσσονται από τους καλοήθεις όγκους του Brenner . Σύμφωνα με μερικούς συγγραφείς , το 25 – 36% των περιπτώσεων συνυπάρχουν με άλλα νεοπλάσματα , όπως κυστικοί βλεννώδεις όγκοι , ορώδη κυστικά αδενώματα ή ακόμη και κυστικά δερμοειδή τερατώματα . Η παρουσία και άλλων νεοπλασματικών ή μη νεοπλασματικών βλαβών στο γεννητικό σύστημα της γυναίκας , οφείλεται στο γεγονός ότι οι όγκοι του Brenner , περιέχουν κύτταρα με εκκριτικές λειτουργίες , τα οποία παράγουν οιστρογόνα , ορμόνες δηλαδή που είναι υπεύθυνες για την εμφάνιση διάφορων βλαβών , εξ’ αιτίας της υπερπλασίας του ενδομητρίου , προκαλώντας κολπορραγία ή ανάπτυξη νεοπλασιών στις ωοθήκες . Οι όγκοι του Brenner , εμφανίζονται τόσο προ-εμμηνοπαυσιακά όσο και μετεμμηνοπαυσιακά , ενώ η μέση ηλικία διάγνωσης τους , κυμαίνεται μεταξύ 46 και 63 έτη . Ειδικότερα , οι καλοήθεις όγκοι αναπτύσσονται σε γυναίκες ηλικίας 30 έως 59 ετών , ενώ οι οριακοί και κακοήθεις όγκοι , σε μεγαλύτερης ηλικίας γυναίκες , μεταξύ 45 και 60 ετών . Οι περισσότεροι από τους οριακούς όγκους , εάν διαγνωστούν έγκαιρα , έχουν ευνοική πρόγνωση μετά την χειρουργική εκτομή τους , με την 5ετή επιβίωση να κυμαίνεται στο 99% και την 10ετή στο 97% των περιπτώσεων . Σπανιότατα , έχουν αναφερθεί περιπτώσεις υποτροπής της νόσου . Ακόμη και οι οριακοί όγκοι , εάν αφεθούν χωρίς θεραπεία , δυνατόν να προκαλέσουν επιπλοκές τοπικά , λόγω της προσκόλλησης τους με τους παρακείμενους ιστούς .
Συζήτηση
<p>Ο όγκος Brenner της ωοθήκης αποτελεί έναν συμπαγή όγκο των ωοθηκών που είναι συνήθως ασυμπτωματικός. Αν και κυρίως συμπαγείς στην απεικόνιση και την παθολογοανατομική εξέταση, η συσχέτισή τους με ορώδη και βλεννώδη κυσταδενώματα φτάνει το 30%. Συνήθως αποτελούν τυχαίο εύρημα. Μεταξύ των συμπτωματικών ασθενών, τα πιο κοινά συμπτώματα είναι κολπική αιμορραγία, ψηλάφηση πυελικής μάζας και πυελικός πόνος. Στις περισσότερες περιπτώσεις, είναι μονόπλευροι, με μόνο το 5-7% των περιπτώσεων να εμφανίζει αμφοτερόπλευρη ανάπτυξη. Γενικά γίνεται αποδεκτό ότι οι νεοπλασίες Brenner προέρχονται από το επιφανειακό επιθήλιο των ωοθηκών ή από το πυελικό μεσοθήλιο, μετά από μεταπλασία σε μεταβατικά κύτταρα, με αποτέλεσμα τη δημιουργία τυπικών δομικών στοιχείων που μοιάζουν με ουροθήλιο. Τα ιστολογικά πρότυπα που συναντώνται στους όγκους Brenner είναι καλοήθη, με πολύ λίγες αναφορές οριακών ή κακοήθων περιπτώσεων.</p><p>Δυστυχώς, η διάγνωση είναι δύσκολη με απεικονιστικές μελέτες (υπερηχογράφημα, αξονική τομογραφία ή μαγνητική τομογραφία), καθώς στερούνται ειδικότητας λόγω των μη ειδικών χαρακτηριστικών της νεοπλασίας, με εικόνες που μοιάζουν με αυτές των ινομυωμάτων, των ινοθηκωμάτων και των μισχωτών λειομυωμάτων.</p><p>Μακροσκοπικά, οι καλοήθεις όγκοι Brenner είναι σαφώς περιγεγραμμένοι με σκληρή ή ινώδη, γκρι-λευκή ή ελαφρώς κίτρινη επιφάνεια τομής. Περιστασιακά, αποκτούν τραχιά σύσταση λόγω εναπόθεσης ασβεστίου. Οι οριακοί όγκοι Brenner είναι χαρακτηριστικά κυστικοί και μονόχωροι ή πολύχωροι, με θηλώδεις μάζες που μοιάζουν με κουνουπίδι να προβάλλουν σε έναν ή περισσότερους λοβούς. Οι κακοήθεις όγκοι Brenner είναι συμπαγείς ή κυστικοί, με τοιχωματικά οζίδια, χωρίς διακριτικά χαρακτηριστικά.</p><p>Μικροσκοπικά, οι όγκοι Brenner αποτελούνται από άφθονο πυκνό ινώδες στρώμα με επιθηλιακές φωλιές μεταβατικών κυττάρων που μοιάζουν με κύτταρα που επενδύουν την ουροδόχο κύστη. Τα ινώδη στοιχεία είναι λιγότερο εμφανή στους οριακούς ή κακοήθεις όγκους Brenner.</p><p><strong><u>Οι περισσότεροι όγκοι Brenner είναι υποψήφιοι για χειρουργική εκτομή. Λόγω της σαφώς περιγεγραμμένης φύσης τους, αναγνωρίζονται εύκολα και δεν διηθούν τους παρακείμενους ιστούς. Η χειρουργική εκτομή προσφέρει ίαση και εξαλείφει τυχόν υπάρχοντα συμπτώματα.</u></strong> Οι κακοήθεις όγκοι Brenner διηθούν τους παρακείμενους ιστούς και μεταστάζουν σε άλλες ανατομικές δομές, αλλά είναι τόσο σπάνιοι που δεν έχουν διαμορφωθεί κατευθυντήριες γραμμές διαχείρισης. Ακόμη και αυτοί, ωστόσο, εάν ανιχνευθούν έγκαιρα, αντιμετωπίζονται πρωτίστως με χειρουργική εκτομή.</p><p><strong><u>Ο ΠΟΥ έχει ταξινομήσει τους όγκους Brenner σε τρεις κατηγορίες: 1) καλοήθεις, 2) οριακούς (με άτυπη υπερπλασία) και 3) κακοήθεις. Οι καλοήθεις όγκοι είναι οι πιο συχνοί, αντιπροσωπεύοντας το 95% των περιπτώσεων· οι οριακοί όγκοι αντιπροσωπεύουν το 5%, και οι κακοήθεις όγκοι λιγότερο από 1%</u></strong>. Αποτελούν νεοπλασίες που προέρχονται από το επιφανειακό επιθήλιο των ωοθηκών, και τα μικροσκοπικά τους χαρακτηριστικά μοιάζουν με αυτά του εξωνεφρικού ουροποιητικού συστήματος που επενδύεται από ουροθήλιο. Οι οριακοί όγκοι Brenner είναι επιθηλιακοί όγκοι που εμφανίζονται ως κυτταρικές νησίδες ή ακανόνιστες επιθηλιακές μάζες που προβάλλουν σε κυστικές περιοχές, διαφοροποιημένες από τον πυκνό συνδετικό ιστό στην περιφέρεια. Αποτελούν νεοπλασίες που προέρχονται από το επιφανειακό επιθήλιο των ωοθηκών, και τα μικροσκοπικά τους χαρακτηριστικά μοιάζουν με αυτά του εξωνεφρικού ουροποιητικού συστήματος που επενδύεται από ουροθήλιο. Οι οριακοί όγκοι Brenner είναι επιθηλιακοί όγκοι που εμφανίζονται ως κυτταρικές νησίδες ή ακανόνιστες επιθηλιακές μάζες που προβάλλουν σε κυστικές περιοχές, διαφοροποιημένες από τον πυκνό συνδετικό ιστό στην περιφέρεια. Τέλος, οι κακοήθεις όγκοι Brenner χαρακτηρίζονται από κυτταρική ατυπία και διήθηση του στρώματος.</p><p><strong><u>Τόσο οι οριακοί όσο και οι κακοήθεις όγκοι Brenner μπορεί να συνυπάρχουν με καλοήθεις όγκους Brenner, οδηγώντας πολλούς ερευνητές να υποστηρίζουν την άποψη ότι τόσο οι οριακοί όσο και οι κακοήθεις όγκοι αναπτύσσονται από καλοήθεις όγκους Brenner.</u></strong></p><p><strong><u>Σύμφωνα με ορισμένους συγγραφείς, το 25-36% των περιπτώσεων συνυπάρχουν με άλλες νεοπλασίες, όπως βλεννώδεις κυστικούς όγκους, ορώδη κυστικά αδενώματα ή ακόμα και κυστικά δερμοειδή τερατώματα. </u></strong>Η παρουσία άλλων νεοπλασματικών ή μη νεοπλασματικών βλαβών στην γυναικεία γεννητική οδό αποδίδεται στο γεγονός ότι οι όγκοι Brenner περιέχουν κύτταρα με εκκριτικές λειτουργίες που παράγουν οιστρογόνα, ορμόνες υπεύθυνες για την ανάπτυξη διαφόρων βλαβών λόγω υπερπλασίας του ενδομητρίου, προκαλώντας κολπική αιμορραγία ή την ανάπτυξη ωοθηκικών νεοπλασμάτων.</p><p>Οι όγκοι Brenner εμφανίζονται τόσο προεμμηνοπαυσιακά όσο και μετεμμηνοπαυσιακά, με μέση ηλικία διάγνωσης να κυμαίνεται μεταξύ 46 και 63 ετών. Συγκεκριμένα, οι καλοήθεις όγκοι αναπτύσσονται σε γυναίκες ηλικίας 30 έως 59 ετών, ενώ οι οριακοί και κακοήθεις όγκοι εμφανίζονται σε μεγαλύτερες γυναίκες, μεταξύ 45 και 60 ετών. Οι περισσότεροι οριακοί όγκοι, εάν διαγνωστούν έγκαιρα, έχουν ευνοϊκή πρόγνωση μετά από χειρουργική εκτομή, με ποσοστά 5ετούς επιβίωσης 99% και 10ετούς επιβίωσης 97%. Πολύ σπάνια, έχουν αναφερθεί περιπτώσεις υποτροπής της νόσου. Ακόμη και οι οριακοί όγκοι, εάν αφεθούν χωρίς θεραπεία, μπορεί να προκαλέσουν τοπικές επιπλοκές λόγω προσκόλλησης σε παρακείμενους ιστούς.</p>
Συμπεράσματα
<p>Οι όγκοι Brenner είναι σπάνιες επιθηλιακές νεοπλασίες της ωοθηκικής επιφάνειας, αποτελώντας το 1,4-2,5% των όγκων των ωοθηκών, με προτίμηση στις μετεμμηνοπαυσιακές γυναίκες. Οι περισσότεροι είναι ασυμπτωματικοί και ανακαλύπτονται τυχαία. Η συμπαγής φύση της μάζας με ασβεστώσεις σε μια μετεμμηνοπαυσιακή γυναίκα εγείρει υποψία για όγκο Brenner, αν και η οριστική διάγνωση απαιτεί ιστοπαθολογική επιβεβαίωση.</p>
Βασικά Σημεία Μάθησης
- Οι όγκοι Brenner αποτελούν το 1,5-2,5% των όγκων των ωοθηκών και είναι κυρίως καλοήθεις
- Συνήθως εμφανίζονται ως τυχαία ευρήματα σε μετεμμηνοπαυσιακές γυναίκες με μη ειδικά συμπτώματα
- Η απεικόνιση χαρακτηριστικά δείχνει μια συμπαγή μάζα με ασβεστώσεις
- Το ιστολογικό χαρακτηριστικό είναι οι φωλιές μεταβατικού επιθηλίου με πυρηνικές αύλακες τύπου κόκκου καφέ σε ινώδες στρώμα
- Η χειρουργική εκτομή είναι θεραπευτική για τους καλοήθεις όγκους Brenner· η ακριβής ταξινόμηση είναι απαραίτητη για τη διάκριση από τις κακοήθεις παραλλαγές
Extragonadal Brenner tumors are extremely rare, with only 16 cases reported outside the ovary to date.
Συνδεθείτε για να σχολιάσετε
Φόρτωση...